سرطان کولورکتال (روده بزرگ و رکتوم) یکی از شایعترین انواع سرطان در سراسر جهان است که سالانه هزاران نفر را درگیر میکند. این بیماری اغلب در مراحل اولیه بدون علامت است، به همین دلیل بسیاری از افراد دیر متوجه آن میشوند. با این حال، شناخت عوامل خطر، توجه به علائم هشداردهنده و انجام غربالگریهای منظم میتواند به تشخیص زودهنگام کمک کند و شانس درمان موفقیتآمیز را به طور قابل توجهی افزایش دهد.
در این مقاله، آزمایشگاه اریترون به بررسی جامع سرطان کولورکتال خواهد پرداخت؛ از دلایل بروز و عوامل خطر گرفته تا روشهای پیشرفته غربالگری و تشخیص. همچنین راهکارهایی برای کاهش ریسک ابتلا، اهمیت تغییر سبک زندگی و نقش معاینات دورهای بیان میشود تا به شما در درک بهتر بیماری و انتخاب تدابیر پیشگیرانه مؤثر کمک کند.
عوامل خطرزای سرطان کولورکتال
هیچکس دلایل دقیق این بیماری را به طور کامل نمیداند، اما تحقیقات عوامل خطر متعددی را شناسایی کردهاند که احتمال ابتلا را افزایش میدهند. آگاهی از این عوامل میتواند در پیشگیری و تشخیص زودهنگام بسیار مؤثر باشد.
سن و پولیپها
-
سن بالای ۵۰ سال: بیش از ۹۰ درصد موارد در افراد بالای ۵۰ سال رخ میدهد و میانگین سن ابتلا حدود ۷۲ سال است. با افزایش سن، احتمال بروز پولیپهایی که قابلیت سرطانی شدن دارند بیشتر میشود.
-
پولیپهای کولورکتال: بیشتر پولیپها خوشخیماند، اما برخی (مانند آدنوماها) میتوانند به مرور زمان سرطانی شوند. کشف و برداشتن آنها با کولونوسکوپی نقش مهمی در کاهش خطر دارد.
عوامل ژنتیکی و خانوادگی
-
سابقه خانوادگی: وجود بیماری در بستگان درجه یک، بهویژه در سنین پایین، ریسک ابتلا را افزایش میدهد.
-
سندرم لینچ (HNPCC): شایعترین نوع ارثی است و حدود ۲ تا ۵ درصد موارد را شامل میشود. مبتلایان معمولاً در سنین پایینتر (میانگین ۴۴ سال) دچار بیماری میشوند.
-
پولیپوز آدنوماتوز فامیلیال (FAP): بیماری نادری که منجر به تشکیل صدها پولیپ میشود. در صورت عدم درمان، تقریباً همه مبتلایان تا سن ۴۰ سالگی گرفتار سرطان خواهند شد.
سوابق پزشکی فردی
-
سابقه شخصی سرطان: افرادی که قبلاً دچار این بیماری بودهاند، در معرض خطر بالاتری قرار دارند. همچنین زنانی با سابقه سرطان تخمدان، رحم یا پستان در ریسک بیشتری هستند.
-
بیماریهای التهابی روده: ابتلا به کولیت اولسراتیو یا بیماری کرون به دلیل التهاب مزمن میتواند احتمال بروز سرطان را بالا ببرد.
سبک زندگی و محیط
-
رژیم غذایی: مصرف زیاد چربی حیوانی و کمبود فیبر، فولات و کلسیم با افزایش خطر مرتبط است. در مقابل، رژیم غنی از میوهها، سبزیجات و غلات کامل اثر محافظتی دارد.
-
سیگار کشیدن: دخانیات احتمال تشکیل پولیپهای پیشسرطانی و پیشرفت بیماری را افزایش میدهد.
شناخت این عوامل میتواند نقش کلیدی در پیشگیری، غربالگری و تشخیص بهموقع سرطان کولورکتال داشته باشد.
علائم سرطان کولورکتال
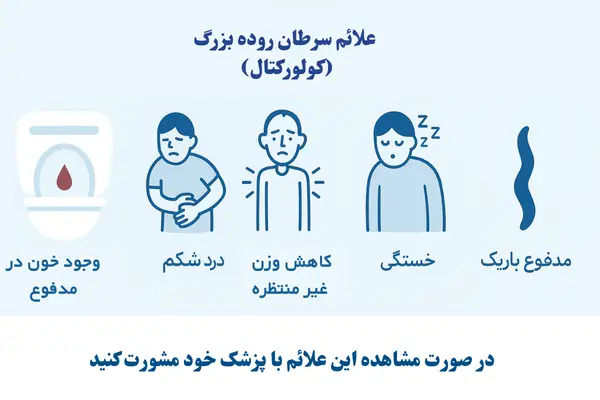
در مراحل اولیه، سرطان کولورکتال معمولاً بدون علامت است؛ به همین دلیل غربالگری نقش حیاتی در تشخیص زودهنگام ایفا میکند. با این حال، با پیشرفت بیماری ممکن است نشانههای زیر ظاهر شوند:
- تغییر در عادات روده: اسهال یا یبوست مداوم که بیش از چند هفته ادامه یابد.
- احساس عدم تخلیه کامل: نیاز مداوم به دفع مدفوع حتی پس از اجابت مزاج.
- وجود خون در مدفوع: خونریزی از رکتوم که میتواند به صورت خون قرمز روشن یا مدفوع تیره و سیاه دیده شود.
- مدفوع باریکتر از حد معمول: تغییر در شکل و اندازه مدفوع.
- درد یا گرفتگی شکم: دردهای مداوم، نفخ یا احساس پری در ناحیه شکم.
- کاهش وزن بیدلیل: کاهش ناخواسته وزن بدون تغییر در رژیم غذایی یا فعالیت بدنی.
- خستگی شدید: ناشی از کمخونی فقر آهن به دلیل خونریزی مزمن روده.
- حالت تهوع یا استفراغ: بیشتر در مراحل پیشرفته بیماری رخ میدهد.
نکته مهم این است که بسیاری از این علائم میتوانند به دلیل بیماریهای خوشخیم نیز ایجاد شوند. بنابراین، در صورت مشاهده هر یک از این نشانهها، مراجعه به پزشک برای تشخیص دقیق و شروع درمان بهموقع ضروری است.
غربالگری سرطان کولورکتال
غربالگری به معنای بررسی وجود پولیپها و تومورها در افرادی است که هیچ علامتی ندارند. هدف اصلی این فرایند، شناسایی و برداشتن پولیپها پیش از سرطانی شدن یا تشخیص بیماری در مراحل اولیه است؛ مرحلهای که احتمال درمان موفقیتآمیز سرطان کولورکتال بسیار بالا خواهد بود.
زمانبندی غربالگری
- افراد با ریسک متوسط: غربالگری از سن ۵۰ سالگی توصیه میشود. در برخی کشورها، به دلیل افزایش آمار ابتلا در سنین پایینتر، آغاز غربالگری از ۴۵ سالگی نیز پیشنهاد شده است.
- افراد با ریسک بالا: افرادی که سابقه خانوادگی سرطان، سندرمهای ارثی یا بیماریهای التهابی روده دارند، باید تحت نظر پزشک باشند تا نوع آزمایش و زمان شروع مشخص شود. در این گروه، غربالگری ممکن است از ۳۰ تا ۴۰ سالگی آغاز شود و در فواصل کوتاهتر تکرار گردد.
روشهای غربالگری
- آزمایش خون مخفی در مدفوع (FOBT): روشی ساده و غیرتهاجمی که وجود خون پنهان در مدفوع را شناسایی میکند. انجام سالیانه آن بهویژه برای افراد بالای ۵۰ سال توصیه میشود.
- سیگموئیدوسکوپی: بررسی بخش انتهایی روده بزرگ و رکتوم با لوله انعطافپذیر. در صورت وجود پولیپ یا ضایعه، میتوان آن را برداشت یا نمونهبرداری انجام داد.
- کولونوسکوپی: کاملترین و دقیقترین روش غربالگری است. کل کولون و رکتوم بررسی میشود و امکان برداشتن پولیپها یا انجام بیوپسی همزمان وجود دارد. این روش هر ۱۰ سال یک بار برای افراد با ریسک متوسط و هر ۳ تا ۵ سال یک بار برای افراد پرخطر توصیه میشود.
- باریم انما (تنقیه باریم با کنتراست دوگانه): استفاده از ماده حاجب باریم و هوا همراه با تصویربرداری اشعه ایکس برای مشاهده ناهنجاریها. امروزه کمتر مورد استفاده قرار میگیرد، اما همچنان در برخی مراکز کاربرد دارد.
- کولونوسکوپی مجازی CT( کولونوگرافی ): روشی کمتهاجمی با کمک سیتیاسکن که تصاویر سهبعدی از روده ارائه میدهد. هرچند در صورت مشاهده ضایعه مشکوک، نیاز به کولونوسکوپی واقعی برای برداشت یا نمونهبرداری وجود خواهد داشت.
نکات تکمیلی غربالگری
- ترکیب آزمایش خون مخفی در مدفوع و کولونوسکوپی میتواند حساسیت تشخیص را افزایش دهد.
- افراد با بیماریهای مزمن یا سابقه خانوادگی باید تحت غربالگری زودهنگام و دقیقتر قرار گیرند.
- تداوم غربالگری در فواصل توصیهشده، کلید اصلی کاهش آمار مرگومیر ناشی از این بیماری است.
تشخیص سرطان کولورکتال
در صورتی که نتایج غربالگری مثبت باشد یا علائم مشکوک مشاهده شود، پزشک آزمایشهای دقیقتری را برای تأیید تشخیص انجام میدهد. هدف از این مرحله، تعیین وجود یا عدم وجود سرطان و همچنین مشخص کردن میزان پیشرفت بیماری است.
معاینات بالینی و آزمایشها
- معاینه فیزیکی و بررسی سابقه پزشکی: پزشک درباره سابقه فردی و خانوادگی سؤال کرده و معاینه عمومی و شکمی انجام میدهد.
- آزمایش خون مخفی در مدفوع (FOBT): در صورت نیاز ممکن است تکرار شود تا خونریزیهای پنهان شناسایی شوند.
- معاینه انگشتی رکتوم: روشی ساده و سریع برای تشخیص برخی تودهها یا ناهنجاریها.
روشهای آندوسکوپی
- سیگموئیدوسکوپی و کولونوسکوپی: علاوه بر غربالگری، برای تشخیص قطعی نیز بهکار میروند. در صورت مشاهده ضایعه یا پولیپ، نمونهبرداری (بیوپسی) انجام میشود.
- بیوپسی: قطعیترین روش برای تأیید بیماری است؛ بافت زیر میکروسکوپ بررسی میشود تا وجود سلولهای سرطانی و درجه پیشرفت آن مشخص گردد.
تصویربرداریهای پزشکی
- سیتیاسکن (CT)، امآرآی (MRI) و سونوگرافی: برای تعیین محل، اندازه تومور و احتمال درگیری سایر اندامها بهکار میروند.
- آزمایش خون (CEA): سطح آنتیژن کارسینوامبریونیک اندازهگیری میشود و در پیگیری روند درمان یا بازگشت بیماری کاربرد دارد.
به طور کلی، ترکیب معاینه بالینی، روشهای آندوسکوپی، بیوپسی و تصویربرداری، رویکردی جامع برای تشخیص و تعیین مرحله پیشرفت سرطان کولورکتال محسوب میشود.
این بیماری در بسیاری از موارد در مراحل اولیه بدون علامت باقی میماند. آگاهی از عوامل خطر، توجه به نشانهها و انجام غربالگریهای منظم میتواند در پیشگیری و تشخیص زودهنگام نقش اساسی داشته باشد.
روشهای مختلفی برای غربالگری و تشخیص وجود دارد؛ از آزمایش خون مخفی در مدفوع تا کولونوسکوپی و تصویربرداریهای پیشرفته. همچنین در افراد پرخطر، بررسیهای ژنتیکی به شناسایی زودتر بیماری کمک میکند. تشخیص بهموقع، علاوه بر افزایش شانس درمان موفق، کیفیت زندگی بیماران را به شکل قابل توجهی بهبود میدهد.
در نهایت، رعایت سبک زندگی سالم شامل تغذیه متعادل، فعالیت بدنی منظم، ترک سیگار و مراجعه دورهای به پزشک، بهترین راهکار برای کاهش خطر ابتلا و افزایش طول عمر سالم است.
سوالات متداول
۱. آیا این بیماری فقط در افراد مسن رخ میدهد؟
خیر. اگرچه شیوع آن در افراد بالای ۵۰ سال بیشتر است، اما در سالهای اخیر موارد ابتلا در افراد جوانتر هم افزایش یافته است.
۲. مهمترین علائم هشداردهنده کداماند؟
وجود خون در مدفوع، تغییرات مداوم در عادات روده، کاهش وزن بیدلیل و خستگی شدید از مهمترین نشانهها هستند که نباید نادیده گرفته شوند.
۳. چه زمانی باید برای غربالگری مراجعه کرد؟
افراد با ریسک متوسط معمولاً از ۴۵ یا ۵۰ سالگی باید غربالگری را آغاز کنند، اما کسانی که سابقه خانوادگی یا عوامل خطر بیشتری دارند، لازم است زودتر و با فواصل کوتاهتر تحت نظر پزشک باشند.
۴. آیا تغییر سبک زندگی میتواند احتمال ابتلا را کاهش دهد؟
بله. تغذیه سالم، مصرف بیشتر میوه و سبزیجات، فعالیت بدنی منظم، کنترل وزن و پرهیز از دخانیات میتواند احتمال ابتلا را کاهش دهد.
۵. آیا درمان قطعی وجود دارد؟
در صورتی که بیماری در مراحل اولیه تشخیص داده شود، درمان با جراحی یا ترکیب روشهای دیگر مانند شیمیدرمانی و پرتودرمانی میتواند بسیار موفقیتآمیز باشد.